インプラント治療、上手な歯科を見分ける4つのポイント
いざインプラントが決まった時、やはり腕が立つ上手な歯科でインプラント治療を受けたいものですね。しかし、受診しようと思っている歯科が本当に高度な技術をもっているかは、外からは判断しづらいものです。
 インプラント治療の良し悪しを判断してくれるコンサルティングのような人が周りにいてくれれば良いのですが、専門的な歯科知識を持った人や上手な歯科医院の情報を知っている人もなかなかいないでしょう。また知り合いに歯医者がいても、インプラント治療をしているとは限りません。
インプラント治療の良し悪しを判断してくれるコンサルティングのような人が周りにいてくれれば良いのですが、専門的な歯科知識を持った人や上手な歯科医院の情報を知っている人もなかなかいないでしょう。また知り合いに歯医者がいても、インプラント治療をしているとは限りません。
そこで治療手順を追って、客観的に上手なインプラント治療を受診できる歯科の判断材料をまとめました。
治療手順からわかる上手なインプラントのポイント
まずはインプラント治療の流れを大まかにみていきましょう。
これら治療の流れの中で、安心して上手なインプラント治療を受診できるポイントをピックアップしていきます。
インプラント治療の診査と診療計画
インプラント治療をするにあたって、まずはしっかりとした診査が必要です。それは安全にインプラント治療を完遂する側面が大きい点でもあります。
 まずは患者さんの健康状態や既往歴(きおうれき)・現在飲んでいる薬などを把握します。持っている病気や飲んでいる薬の種類によっては、インプラント治療ができない場合があるからです。
まずは患者さんの健康状態や既往歴(きおうれき)・現在飲んでいる薬などを把握します。持っている病気や飲んでいる薬の種類によっては、インプラント治療ができない場合があるからです。
そしてインプラントを入れる顎(あご)の骨の状態もしっかりと精査します。特に骨の形状は一人一人形が違う上に非常に起伏に富んでいるので、しっかりと精査しないと思わぬところからインプラントが飛び出してしまいます。
また、顎の骨の中やその周囲には大きな血管や神経が走行しており、治療の際にそれらを損傷してしまうと、大出血や麻痺などの症状を引き起こしてしまいます。歯科で撮影される一般的なX線写真だと、平面で2次元の画像のため骨の複雑な形状や血管や神経の正確な位置がわからりません。そこで、この骨の精査には3次元的に解析できるCTによる診査が必要です。
どのような名医でもCTを見なければ骨の形状はわからない
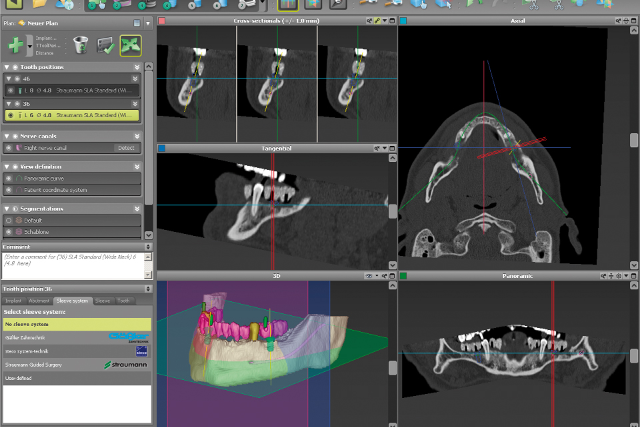 透視能力がある人でもない限り、歯肉を開いてみなければ骨の形状はわかりません。また実際開いて骨を見たとしても、中にある血管や神経がどの位置にあるかは分かりません。
透視能力がある人でもない限り、歯肉を開いてみなければ骨の形状はわかりません。また実際開いて骨を見たとしても、中にある血管や神経がどの位置にあるかは分かりません。
それゆえ、3次元解析で血管や神経の正確な位置をはあくできるCT撮影はインプラント治療が上手くいく1つ目のポイントだけでなく、安全の側面からも絶対に必要なものだと言わざるを得ません。
事前に骨の形状を把握し上手くインプラントを入れていく方向を確認するため、そして血管や神経を傷つけず安全にインプラント治療をするためには、CTの存在は絶対です。
もしCT撮影なしでインプラント治療をするようであれば医療倫理というものを軽んじてるとしか言えず、歯科医師としてインプラントを語る資格はありません。
→神奈川歯科は侵襲性の少なく画像がきわめて鮮明な「デジタルCT専用機」を導入しています。
インプラントの埋入
いよいよインプラントの手術です。この場面では、上手くインプラント治療を遂行する多くのポイントがつまっています。
クリーンルーム
 少々怖い話になりますが、インプラント治療は歯肉を切開させていただき、露出した骨にドリルで穴をあけ、そしてその穴に土台となるインプラントを入れていく、いわゆる外科治療に分類される治療となります。
少々怖い話になりますが、インプラント治療は歯肉を切開させていただき、露出した骨にドリルで穴をあけ、そしてその穴に土台となるインプラントを入れていく、いわゆる外科治療に分類される治療となります。
よってインプラント治療で使われる「器材」はもちろんのこと、冷却に使う「水」や処置を行う「部屋の空気」さえも滅菌されてなければいけません。なぜなら感染のリスクが高まるからです。
どんなに治療のテクニックを持っている歯科医師でも、感染してしまったインプラントを使えばインプラントと骨はくっつかず、治療は上手くいきません。それどころか、クリーンルームでこの外科治療をしないことで感染症が引き起こされるリスクが高まり、体に対しても大きなダメージを与える状況をなってしまいます。
感染のリスクを減らしてインプラント治療をうまく遂行するためにも、そして安全のためにも空気まで滅菌された空間、つまりクリーンルームで治療を行うことがインプラント治療が上手くいく2つ目のポイントです。
→神奈川歯科は患者さまの安全性を最大限考慮したクリーンルームを備えています。
信頼できるインプラントシステム
 骨の中に埋まり土台となるインプラント、これは製造する企業によって、材質から形状・製造行程まで、すべてが異なってきます。世界中にはこのインプラントを製造する企業が100数社あり、どのインプラントを選ぶのかは歯科医院の判断によって決まります。
骨の中に埋まり土台となるインプラント、これは製造する企業によって、材質から形状・製造行程まで、すべてが異なってきます。世界中にはこのインプラントを製造する企業が100数社あり、どのインプラントを選ぶのかは歯科医院の判断によって決まります。
ただこのインプラントの選択は、治療が上手くいく重要な要素の一つです。なぜならインプラントには大きな性能差があるからです。
インプラントは生体親和性が高い素材が選ばれます。そうでないと体がインプラントを異物であると認知し、体から排除しようとして骨とはくっつきません。現在日本において使用される生体親和性のあるインプラント素材は「純チタン」製のものや、表面に「ハイドロキシアパタイトコーティングされたチタン合金」製のものが主力です。
世界で初めて歯科インプラントで使用されたインプラントは「純チタン」製の素材を使用しており、およそ40年機能し続けました。その後技術開発によって、骨と接する部分のインプラント表面のミクロ形状の改良や生体親和性の高いジルコニウムと呼ばれる素材を混ぜて強度を増すなどの進歩を重ね、2017年現在アメリカのマーケットでは90%以上のシェアを獲得しています。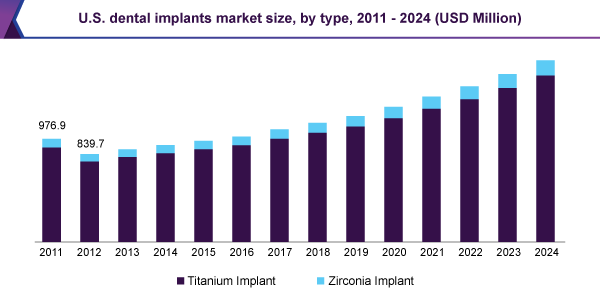 引用:歯科インプラントのタイプ別マーケットサイズ|グランド・ビュー・リサーチより
引用:歯科インプラントのタイプ別マーケットサイズ|グランド・ビュー・リサーチより
一方後者の「ハイドロキシアパタイトコーティングされたチタン合金」製の素材は後発の利を生かして、さらに強固にしかも短時間で骨と結合する性能を取得しました。しかしながらチタン合金表面にコーティングされたハイドロキシアパタイトは時間経過とともに剥離してしまい(※引用2)、ハイドロキシアパタイトが骨と結合していてもインプラントが抜けてしまう症例が多発してしまったのです。
引用2:表面構造分析によるハイドロキシアパタイトコーティングインプラントの実験的研究|日本口腔インプラント学会 第20巻 4号より
2017年現在では製造工程が改良された製品が開発されていますが、それでもメーカー側は「剥離しにくい」という表現にとどまった見解を示しています。また歯科インプラントの先進性が高いヨーロッパ諸国では、臨床経過時間の短さや感染に対する脆弱性から、ハイドロキシアパタイトコーティングインプラントはほとんど使われていません。
2018年の時点で骨とインプラントが長期にわたってくっつき続けるインプラントを選ぶなら「純チタン」製のインプラントが優秀と言えます。
さて純チタン製のインプラントでもやはり多くの種類がありますが、歴史が長くマーケットシェアが大きいインプラントシステムを選ぶべきです。歴史が長いシステムの方が明らかに研究が進んでいる上、マーケットシェアが大きければ何かトラブルがあっても対応してもらえる場所に困らないからです。
これらを条件をクリアするインプラントシステムというのが「ストローマン」社製インプラントや、ダナハー社の子会社であるノーベルバイオケア社が販売する「ブローネマルク」です。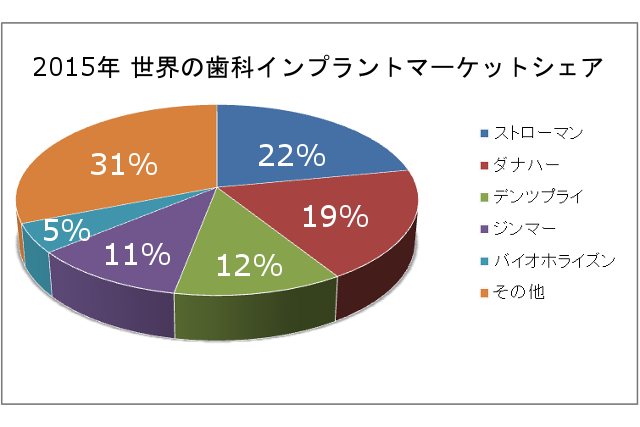 引用3:信頼できる5つインプラントカンパニー|デンタルインプラント・コストガイドより
引用3:信頼できる5つインプラントカンパニー|デンタルインプラント・コストガイドより
ストローマンおよびブローネマルクのインプラントシステムは、歯科インプラントでも最古の歴史を誇り実績も豊富です。しかもマーケットシェアはNo.1とNo.2を誇り、それだけ多くの歯科で採用されているこは信頼の証とも言えます。多くの歯科医院で扱っているということは何かトラブルがあっても診てもらえる場所が多くあるということであり、患者にとってメリットが大きいでしょう。
「ストローマン」や「ブローネマルク」など歴史が長くマーケットシェアが大きい信頼できるインプラントを選ぶことは、治療が上手くいく3つ目の重要なポイントです。
実績を持った歯科医師によるインプラント治療
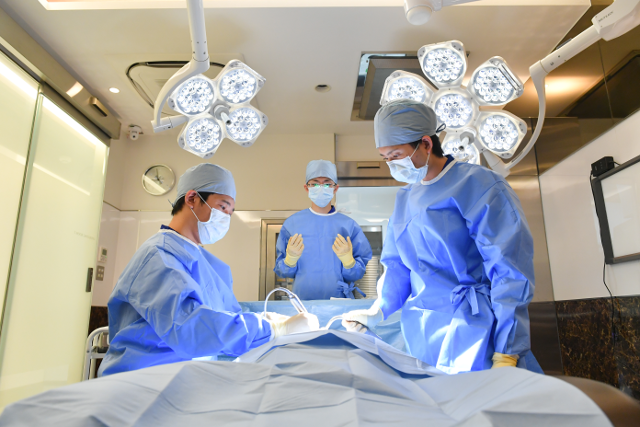 インプラント治療を実際に行うのは歯科医師です。その歯科医師がテクニックを持っていなければ、やはりインプラント治療はうまくいきません。しかもこのポイントこそがインプラントが上手くいく最重要のポイントです。
インプラント治療を実際に行うのは歯科医師です。その歯科医師がテクニックを持っていなければ、やはりインプラント治療はうまくいきません。しかもこのポイントこそがインプラントが上手くいく最重要のポイントです。
「その上手いテクニックを歯科医師が持っているかが分からないし、そこが知りたいん事じゃないか!」
とお思いでしょう。それを判断する材料が長期にわたる症例数の多さ、つまり「実績」です。
インプラントは大まかに分けると、あごの骨の中に埋まるインプラント部分と、上部に連結されるセラミックや金属の歯の部分に分類されます。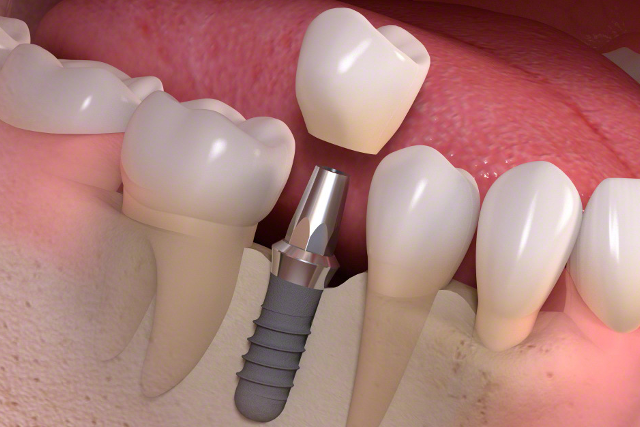
上部の歯は製作された後でも、形や色が気に入らなけらばいくらでもやり直しが利きますが、あごの骨に埋まったインプラントは一度くっついてしまうと、やり直すことは困難です。つまりやり直しが難しい分、慎重かつ正確にインプラントを埋めていかなければいけません。
そしてインプラントを埋入する治療が、その後インプラントが上手くいく重大な要素でもあります。この場面でインプラントが上手くいく治療条件は多岐に及びます。
- インプラントを入れるための骨を削る方向・深さ
- 骨の柔らかさによって選択するインプラントの形状
- インプラントの太さ
- 上部の歯と連結される部分の太さや形状
- インプラントの長さ
- 初期固定と呼ばれる骨とインプラントの機械的強さ
一つの条件をクリアしても、他の条件でミスを犯してしまうと、治療全体として整合性が取れずインプラントが上手くいきません。つまりは、すべて条件を満たしてはじめて治療が上手くいく確証を得るのです。
これらの多岐に渡る条件の中でインプラント治療が上手くいく最適解をみつけるには、当然のようにさまざまな症例での知見やノウハウの蓄積がなければわかりません。
また、最終的なきれいな歯が入り一過的に上手くいったような治療でも、予後のトラブルは長期経過を観察しなければわかりません。インプラントを入れる深さや方向によってはインプラントの歯周病と言える「インプラント周囲炎」を誘発し、結果インプラントが抜けてしまうことがあるからです。これは過去の症例によって知りえる知識です。
そして長期に渡ってインプラント治療をたずさわっていても、頻繁にインプラントシステムを変更しているところや、多種のインプラントをあつかっている歯科医院では、特定のインプラントシステムの特性を熟知することができないでしょう。
信頼できるインプラントシステムを導入し、長期にわたる症例数つまり「実績」を多く重ねる歯科でのインプラント治療が上手くいく4つ目のポイントと言えます。症例数を抱えているということは、それだけ多くの患者さんに支持されているということにもなるでしょう。
2次手術
 2次手術は、骨の中に埋まったインプラントと骨が生体的結合をしているかどうかを確認し、歯肉を貫通するキャップを装着する治療です。この時に歯肉の形状を操作するような作業をすることがありますが、インプラントと骨がすでにくっついているため、それほどインプラントの良し悪しを左右する重要な場面ではありません。
2次手術は、骨の中に埋まったインプラントと骨が生体的結合をしているかどうかを確認し、歯肉を貫通するキャップを装着する治療です。この時に歯肉の形状を操作するような作業をすることがありますが、インプラントと骨がすでにくっついているため、それほどインプラントの良し悪しを左右する重要な場面ではありません。
歯の型取り
歯を作っていく型取りの段階です。2次手術で歯肉を貫通したキャップを外し、その部分にコーピングと呼ばれる専用の型取り器材を取り付けてインプラントの方向や深さなどを記録していきます。
型取りはコーピングがしっかりとインプラントと結合されていれば、特に問題なく最終的な歯を作っていくことができます。操作の複雑さなどがありますが、手順をしっかりと追っていけば技術に左右されることはありません。
最終的な歯の装着
 上部にかぶさるセラミックや金属の歯はオーダーメイドです。その人のお口に合う歯の大きさ・形状・色などを考慮し、患者さんと歯科技工士・歯科医師の3者で納得のいく歯を作っていきます。
上部にかぶさるセラミックや金属の歯はオーダーメイドです。その人のお口に合う歯の大きさ・形状・色などを考慮し、患者さんと歯科技工士・歯科医師の3者で納得のいく歯を作っていきます。
もっとも、きれいな歯を作るには歯科技工士の技術が必要ですが、型取りがしっかりとしていれば最終的な歯は何度でもやり直しが利くため、それほどナーバスになる必要はありません。
インプラント治療が上手くいくポイントのまとめ
- CTでの診断するのか
- クリーンルームでの治療なのか
- インプラントの種類は純チタン製のものなのか
- 実績がある歯科なのか
この4つのポイントを見ることで上手いインプラント治療を受診できるかが決まってきます。いま考えている歯科がこのポイントに当てはまっていれば、安心してインプラント治療を受診することができることでしょう。



